pnvnonline@phunuvietnam.vn

Lớp học Yoga đặc biệt ở hành lang chung cư
Đều đặn vào 8h tối thứ 2 và thứ 4 hàng tuần, lớp học Yoga tại hành lang của một tòa chung cư ở Hà Nội lại diễn trong sự chờ đợi, háo hức của các học viên. Lớp học do cô giáo Hà Kim Tuyến đứng lớp, học viên là những chị em đang sinh sống ngay tại khu chung cư này.
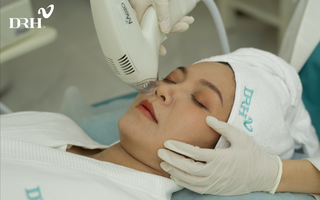
Chị em mê mẩn phương pháp trị nám không xâm lấn
Làm đẹp mà không lo bị đau, chẳng sợ biến chứng và tiết kiệm thời gian chăm sóc đó là những hiệu quả từ phương pháp trị nám không xâm lấn đang được nhiều chị em mê mẩn.

Cụ ông 67 tuổi có mật độ xương như 30 tuổi, tất cả nhờ 3 thói quen
Trong lần đến khám bệnh, ông Dương thường đi cùng con trai. Chỉ vài phút là đã thấy ông Dương đi lên tầng 2 rồi tầng 4, bỏ lại cậu con trai đi phía sau í ới "Ba, chờ con"

Điểm mặt những thực phẩm có khả năng gây ung thư gan
Dưới đây là những món khoái khẩu của nhiều người, tuy nhiên chúng lại có khả năng gây ung thư gan cao.

Giới thiệu những đột phá về kỹ thuật điều trị của y tế Đài Loan với bệnh viện Việt Nam
Đây là sự kiện giới thiệu những bước tiến mới về công nghệ và kỹ thuật y tế tiên tiến của ngành y tế Đài Loan (Trung Quốc) đến với các bác sĩ và bệnh viện Việt Nam.

Nhập viện tâm thần sau 2 lần lấy chồng nhưng không có ham muốn tình dục
Đã lập gia đình lần thứ hai, tuy nhiên, mỗi lần gần gũi chồng, chị L.T.H. không có cảm xúc nên phải đến Viện sức khỏe tâm thần điều trị.

Băn khoăn trong cách điều trị viêm VA: Kháng sinh hay thảo dược?
Trẻ em thường xuyên bị viêm VA và phải liên tục dùng kháng sinh. Với tình trạng kháng kháng sinh đang được cảnh báo ở mức báo động đỏ như hiện nay, khiến các mẹ không khỏi lo lắng khi mỗi lần con bị viêm VA tái phát.

Bệnh thoái hóa địa đệm cột sống có thực sự nguy hiểm?
Đĩa đệm có tác dụng giảm xóc giữa các đốt sống hoặc xương cột sống, giúp cho cột sống co giãn linh hoạt khi cúi hoặc vặn lưng. Theo tuổi tác, đĩa đệm bị hao mòn, dễ bị tổn thương hoặc thậm chí mất tác dụng. Hầu hết chúng ta đều bị thoái hóa đĩa đệm, tuy nhiên không phải ai cũng bị đau. Nếu nguyên nhân đau cột sống là do đĩa đệm, bệnh nhân được chẩn đoán mắc bệnh thoái hóa đĩa đệm.

Vì sao bài tập thể dục 30 phút thiết kế chỉ dành riêng cho phụ nữ?
Rất nhiều loại hình tập thể dục, nhiều phòng tập thể dục mở ra, cả nam và nữ cùng tập chung. Nhiều môn thể dục không phân biệt nam nữ. Nhưng riêng bài tập thể dục 30 phút của Câu lạc bộ Curves trên toàn cầu lại xây dựng chỉ dành riêng cho phụ nữ mà thôi. Vì sao?

Herbalife Nutrition: Thương hiệu dinh dưỡng đáng tin cậy
Với lịch sử 40 năm phát triển các sản phẩm dinh dưỡng phục vụ cho hơn 90 thị trường trên toàn cầu, quy tụ hơn 300 nhà khoa học dinh dưỡng, trong đó có khoảng 50 tiến sĩ, Herbalife Nutrition là một trong những thương hiệu dinh dưỡng được người tiêu dùng tôn trọng và đặt niềm tin.
