Nhói lòng trước những cảnh đời hồi sinh nhờ tiểu cầu
Nhờ những đơn vị tiểu cầu mà các bác sĩ có thể giành lại sự sống của nhiều người bệnh từ tay tử thần
Đã có những người bệnh không qua khỏi khi bị xuất huyết não, có những người mẹ không thể giữ được con vì tiểu cầu giảm quá sâu. Nhưng cũng chính nhờ những đơn vị tiểu cầu mà các bác sĩ có thể giành lại sự sống của nhiều người bệnh từ tay tử thần.
Vượt mấy trăm cây số đi truyền tiểu cầu trong đêm
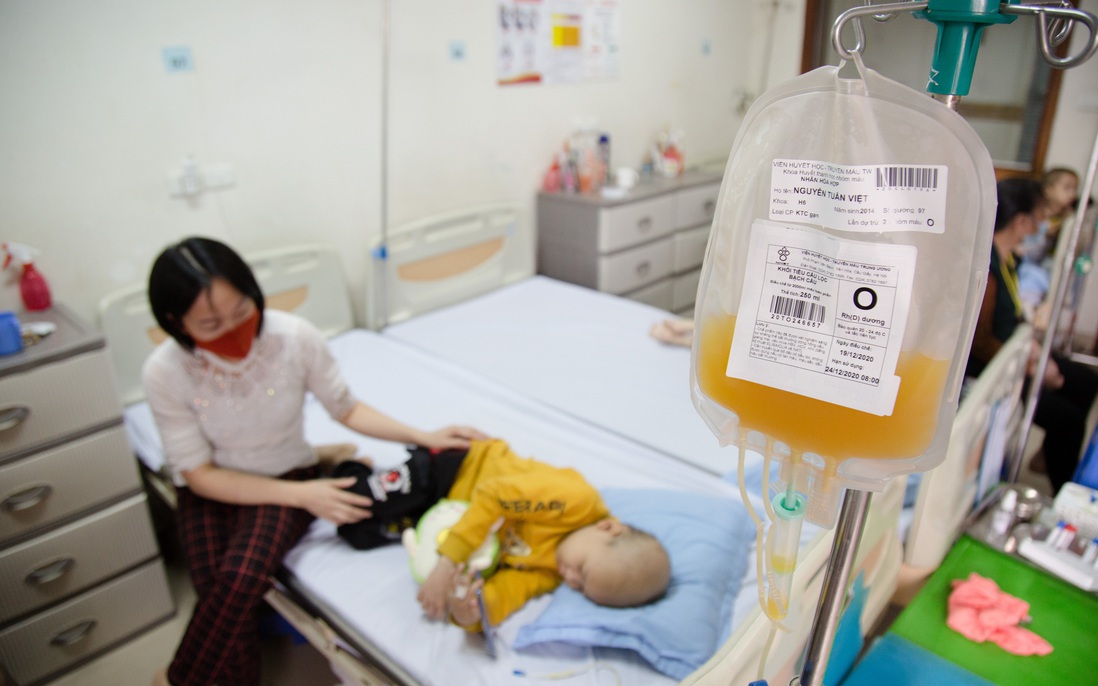
Năm nay mới hơn 6 tuổi nhưng cháu Nguyễn Tuấn Việt đã có 5 năm ròng chiến đấu với bệnh ung thư máu. Từ khi mới 18 tháng tuổi, khi còn chưa được đến trường, Việt đã phải làm quen với hóa chất, với những mũi tiêm truyền từ ngày này qua ngày khác.
6 tuổi nhưng cháu Nguyễn Tuấn Việt đã có 5 năm ròng chiến đấu với bệnh ung thư máu
Trong 5 năm qua, chị Nguyễn Vân Anh, mẹ Việt nhớ nhất là những khi con bị xuất huyết do giảm tiểu cầu. Máu mũi con chảy chan chứa không ngừng, con còn nôn ra biết bao nhiêu là máu. Có khi con chảy máu suốt nửa ngày không cầm được và mẹ con chỉ biết trông chờ vào những đơn vị tiểu cầu. Đợt này, con mới nằm viện 20 ngày nhưng đã phải truyền tới 19 đơn vị tiểu cầu và 9 đơn vị máu.
Một lần khác, con chảy máu bất chợt trong đêm. Chị phải bắt xe từ Quảng Ninh lên Hà Nội. Chị ôm con chờ đợi suốt quãng đường dài, khi vào Viện Huyết học – Truyền máu TW và được truyền tiểu cầu con mới ngừng chảy máu.
Chị ngậm ngùi chia sẻ: “Cháu chưa phải nằm viện vào dịp Tết nên chưa phải chờ tiểu cầu quá 1 ngày. Nhưng tôi cũng biết vào những dịp Tết hay những đợt thiếu máu, có cháu phải chờ đến 2-3 ngày vẫn chưa có tiểu cầu để truyền. Và cháu bé ấy đã không thể chờ đến khi có tiểu cầu vì bệnh quá nặng…”.
Hồi sinh nhờ tiểu cầu
Cũng mang trong mình bệnh ung thư máu, chị Nguyễn Thu Trang (Hà Nội) tâm sự: “Tôi nhập viện trong tình trạng thiếu tiểu cầu, xuất huyết nghiêm trọng và rất may là ngay sau đó đã được truyền tiểu cầu, sức khỏe của tôi dần được cải thiện. Người bệnh ung thư máu như chúng tôi sau khi truyền hóa chất các chỉ số trong máu đều sụt giảm. Chúng tôi cần được truyền máu, truyền tiểu cầu để duy trì sự sống.
Tôi cũng từng chứng kiến có người phải tiếp 50 bịch máu và 70 bịch tiểu cầu một đợt truyền hóa chất. Và chính tôi nhóm máu AB cũng phải chờ đợi từng bịch tiểu cầu nên tôi hiểu được cảm giác chờ đợi máu và tiểu cầu của các bệnh nhân hiện đang điều trị tại viện.
Tôi muốn gửi lời cảm ơn tới tất cả những tấm lòng vàng đã đến hiến máu giúp tôi và các đồng bệnh khác nơi đây được hồi sinh’’.
Là một người bệnh xuất huyết giảm tiểu cầu, chị Nguyễn Thị N. cũng phải chờ đợi từng đơn vị tiểu cầu trong thời điểm khan hiếm máu. Khi mang thai ở tuần thứ 36, chị N. phải nhập viện gấp vì tiểu cầu chỉ còn 5 G/L, trong khi giới hạn bình thường là 150 – 400 G/L. Trước đó, chị cũng đã nằm viện nhiều lần do thiếu máu và giảm tiểu cầu.
Truyền tiểu cầu kịp thời sẽ không chỉ ảnh hưởng đến sức khỏe của mẹ mà còn đe dọa sự sống của cả thai nhi.
Chị phải đối mặt với nguy cơ bị xuất huyết, thiếu máu nuôi dưỡng thai nhi… Với bất cứ ai, việc tiểu cầu giảm sâu đều nguy hiểm (có thể dẫn đến xuất huyết tiêu hóa, xuất huyết não…), nhưng với phụ nữ mang thai thì còn đáng lo ngại hơn nhiều. Nếu chị không được truyền máu, truyền tiểu cầu kịp thời sẽ không chỉ ảnh hưởng đến sức khỏe của mẹ mà còn đe dọa sự sống của cả thai nhi.
Để có được tiểu cầu, các trung tâm truyền máu thường tách từ những đơn vị máu toàn phần trong hệ thống kín, vô trùng; gộp từ 3 đến 4 người hiến sẽ được một đơn vị tiểu cầu thông thường. Tuy nhiên, loại chế phẩm tiểu cầu này không đáp ứng được nhu cầu điều trị. Chính vì thế, ở nước ta cũng như trên thế giới, người ta áp dụng những kỹ thuật hiện đại để thực hiện gạn tách tiểu cầu từ một người hiến (với thời gian hiến trung bình từ 60 – 120 phút). Những năm qua, cùng với sự phát triển của phong trào hiến máu tình nguyện, Viện Huyết học – Truyền máu TW cũng như các một số Trung tâm Máu lớn đã triển khai thành công việc tiếp nhận tiểu cầu từ một người cho với sự chia sẻ, hỗ trợ của hàng vạn người hiến tiểu cầu.
Bác sĩ CKII. Nguyễn Thị Thảo, Phó Trưởng khoa Bệnh máu lành tính, Viện Huyết học – Truyền máu TW cho biết: “Những trường hợp tương tự như chị Nguyễn Thị N. thường phải mổ chủ động vì tiểu cầu thấp, nếu sinh tự nhiên sẽ cực kỳ nguy hiểm. Sản phụ có nguy cơ chảy máu khó cầm nên trước, trong và sau quá trình mổ lấy thai, sản phụ sẽ cần truyền một số lượng lớn chế phẩm máu”.
Sau những ngày “cầm cự”, chị Nguyễn Thị N. phải mổ lấy thai gấp. Em bé đã chào đời trong niềm hạnh phúc của cả gia đình nhưng tiểu cầu của chị vẫn ở mức rất thấp, cần tiếp tục điều trị. Mặc dù trong thời điểm thiếu máu, Viện Huyết học – Truyền máu TW vẫn kịp thời huy động hàng chục đơn vị tiểu cầu, giúp sản phụ vượt cạn thành công. Đến nay, em bé đã được 4 tháng tuổi và sức khỏe của cả 2 mẹ con đều ổn định.
Trên giường mổ, trong phòng cấp cứu, có rất nhiều người bệnh đã vượt qua ranh giới mong manh giữa sự sống và cái chết nhờ truyền tiểu cầu. Khối tiểu cầu là một loại chế phẩm, loại thuốc rất đặc biệt được sử dụng cho điều trị và dự phòng các biểu hiện chảy máu. Trên thực tế, có nhiều bệnh lý khác nhau cần truyền tiểu cầu. Có thể kể đến các bệnh như: xuất huyết giảm tiểu cầu, rối loạn chức năng tiểu cầu, suy tủy xương, rối loạn sinh tủy, ung thư máu hoặc các bệnh ung thư di căn đến tủy xương…
Chế phẩm tiểu cầu được điều chế từ máu toàn phần do người khỏe mạnh hiến tặng hoặc được gạn tách từ một người hiến bằng hệ thống máy tách tự động. Do khối tiểu cầu có hạn sử dụng ngắn (từ 3 đến 5 ngày) nên việc đáp ứng nhu cầu tiểu cầu phục vụ điều trị luôn là một thách thức với các Trung tâm Truyền máu, đặc biệt là trong các kỳ nghỉ dài ngày và các dịp thiếu máu.
TS. Bạch Quốc Khánh, Viện trưởng Viện Huyết học – Truyền máu TƯ, chia sẻ: “Khoa học càng phát triển thì càng cần đến máu và chế phẩm máu. Ở nước ta, ngành truyền máu đã bắt kịp xu hướng của các nước trên thế giới, khi sử dụng máy tách tế bào để gạn tách tiểu cầu, phục vụ điều trị tại các bệnh viện. Trong 20 năm qua (2000 – 2020), riêng Viện tiếp nhận được 233.524 đơn vị khối tiểu cầu gạn tách. Tỷ lệ người hiến tiểu cầu thường xuyên đã tăng lên rất nhiều và có xu hướng tăng đều đặn; có những người đã hiến hơn 100 lần”.