Vaccine ung thư: Hiểu đúng để không kỳ vọng quá mức
Ảnh minh hoạ
Trong bối cảnh người dân ngày càng quan tâm đến vaccine ung thư, đặc biệt sau cuộc làm việc giữa Bệnh viện Hữu Nghị và Trung tâm Ung thư Napoleon (Liên bang Nga), nhiều bệnh nhân bày tỏ mong muốn được tham gia các thử nghiệm lâm sàng loại vaccine được cho là có thể điều trị bệnh. Tuy nhiên, ThS.BS Lê Xuân Hà, Khoa Nội Tổng hợp A - Bệnh viện Hữu Nghị - cho rằng cần hiểu đúng để không kỳ vọng quá mức.
Không nên hiểu nhầm vaccine "tiêm là khỏi"
Trên thực tế, một số loại vaccine đã được sử dụng rộng rãi và có khả năng ngăn ngừa những virus gây ra ung thư, điển hình như:
Vaccine HPV: phòng ung thư cổ tử cung, ung thư hậu môn, hầu họng…
Vaccine viêm gan B: giảm nguy cơ ung thư gan.
Các loại vaccine này không tiêu diệt tế bào ung thư, mà ngăn chặn virus - yếu tố có thể kích hoạt quá trình dẫn đến ung thư. Vì thế, chúng được xem như vaccine phòng bệnh, tương tự như vaccine cúm hay sởi.
Khác với vaccine phòng ngừa, vaccine điều trị ung thư hướng tới việc kích hoạt hệ miễn dịch tấn công các tế bào ung thư đã hình thành trong cơ thể. Đây là một hướng nghiên cứu đầy triển vọng, nhưng: Phần lớn vẫn đang trong các giai đoạn thử nghiệm lâm sàng, hiệu quả còn hạn chế và chưa được ứng dụng rộng rãi trong điều trị thực tế.
ThS.BS Lê Xuân Hà, Khoa Nội Tổng hợp A - Bệnh viện Hữu Nghị, cho rằng: "Người dân không nên hiểu nhầm vaccine điều trị như một phương pháp 'tiêm là khỏi'. Đến nay, chưa có loại vaccine nào có thể phòng ngừa tất cả các loại ung thư hay điều trị ung thư một cách triệt để".
Dù vaccine mang lại nhiều tiềm năng, bác sĩ cho biết phòng ngừa ung thư vẫn nằm ở chính thói quen hàng ngày của mỗi người. Trong đó những nguyên tắc vàng bao gồm: Không hút thuốc, hạn chế rượu bia; Duy trì cân nặng hợp lý; Ăn nhiều rau xanh, trái cây; Giảm thực phẩm chế biến sẵn; Tập thể dục đều đặn, ngủ đủ giấc; Giảm căng thẳng, duy trì cân bằng tinh thần; Khám sức khỏe định kỳ và tầm soát theo khuyến cáo của bác sĩ.
"Như trường hợp của một số bệnh nhân, chính tầm soát đã giúp phát hiện sớm tổn thương. Nếu chờ đến khi có triệu chứng, bệnh có thể đã tiến triển nặng và khó điều trị hơn", BS Hà chia sẻ.
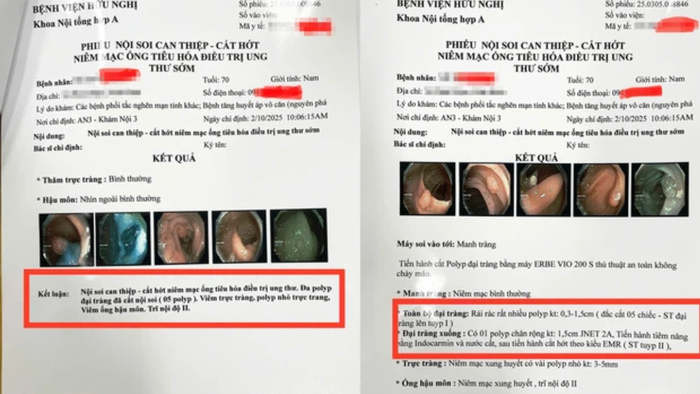
Một ca bệnh phát hiện ra polyp nhờ tầm soát ung thư đại trực tràng tại bệnh viện Hữu Nghị
Hướng đi hứa hẹn nhưng còn nhiều giới hạn
Vaccine ung thư là hướng đi hứa hẹn trong y học hiện đại, nhưng vẫn còn nhiều giới hạn và chưa thể thay thế các biện pháp phòng ngừa kinh điển. Để bảo vệ sức khỏe, người dân cần tiếp cận thông tin một cách tỉnh táo, không chạy theo tin đồn và đặc biệt là duy trì lối sống lành mạnh kết hợp tầm soát định kỳ. Đó mới chính là "vaccine" hiệu quả và bền vững nhất cho mỗi người.
Theo Hiệp hội Ung thư Lâm sàng Hoa Kỳ (ASCO), hiện nay, y học đã phát triển một số loại vaccine có khả năng phòng ngừa những bệnh ung thư do virus gây ra. Cũng giống như vaccine thủy đậu hay cúm, các loại vaccine này bảo vệ cơ thể khỏi những virus có thể dẫn đến ung thư. Tuy nhiên, chúng chỉ phát huy hiệu quả khi được tiêm trước khi cơ thể nhiễm virus.
Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) hiện phê duyệt hai loại vaccine phòng ngừa ung thư:
Vaccine HPV: Vaccine này giúp ngăn ngừa virus papilloma ở người (HPV) - tác nhân có thể tồn tại lâu dài trong cơ thể và gây ra nhiều loại ung thư.
FDA đã phê duyệt vaccine HPV với chỉ định phòng ngừa: Ung thư cổ tử cung, âm đạo, âm hộ; Ung thư hậu môn; Mụn cóc sinh dục. HPV cũng liên quan đến một số ung thư khác như ung thư miệng, nhưng các chỉ định phòng ngừa này chưa được FDA phê duyệt.
Vaccine viêm gan B: Vaccine giúp cơ thể chống lại virus viêm gan B (HBV) - nguyên nhân hàng đầu gây ung thư gan.
Song song với vaccine phòng bệnh, y học cũng phát triển các loại vaccine điều trị dành cho người đã mắc ung thư. Đây là một dạng liệu pháp miễn dịch, hoạt động bằng cách kích hoạt hệ miễn dịch nhằm tấn công tế bào ung thư.
Các vaccine điều trị có thể: Ngăn ngừa ung thư tái phát; Tiêu diệt các tế bào ung thư còn sót lại sau điều trị; Kìm hãm sự phát triển hoặc lan rộng của khối u; Cơ chế hoạt động của vaccine điều trị ung thư.
Trên bề mặt tế bào ung thư tồn tại các phân tử đặc biệt - gọi là kháng nguyên đặc hiệu ung thư - vốn không xuất hiện trên tế bào khỏe mạnh. Khi đưa các phân tử này vào cơ thể dưới dạng vaccine, hệ miễn dịch sẽ "ghi nhớ" và được huấn luyện để nhận diện rồi tiêu diệt tế bào ung thư mang kháng nguyên tương ứng.
Một số vaccine điều trị được cá thể hóa cho từng bệnh nhân dựa trên mẫu khối u thu được sau phẫu thuật. Những loại vaccine khác không cá thể hóa, nhưng vẫn có thể sử dụng cho bệnh nhân có chung đặc điểm kháng nguyên.
Hiện phần lớn các vaccine này chỉ được sử dụng trong các thử nghiệm lâm sàng. Năm 2010, FDA phê duyệt sipuleucel-T (Provenge) dành cho bệnh nhân ung thư tuyến tiền liệt di căn. Quy trình điều chế được cá thể hóa qua 3 bước: Thứ nhất, tách tế bào bạch cầu từ máu bệnh nhân. Thứ 2, biến đổi các tế bào này trong phòng thí nghiệm để chúng có khả năng nhận diện tế bào ung thư tuyến tiền liệt. Thứ 3, truyền trở lại cơ thể bệnh nhân, từ đó "kích hoạt" hệ miễn dịch tấn công tế bào ung thư.
Một phương pháp khác là sử dụng vi khuẩn BCG đã làm yếu, giúp kích thích miễn dịch trong điều trị ung thư bàng quang giai đoạn sớm.
Các nhà khoa học đối mặt nhiều rào cản khi phát triển vaccine điều trị. Trong đó, tế bào ung thư có khả năng ức chế miễn dịch, làm giảm hiệu quả của vaccine. Do đó, vaccine thường phải bổ sung chất bổ trợ nhằm tăng cường đáp ứng miễn dịch. Tế bào ung thư có nguồn gốc từ tế bào bình thường, khiến hệ miễn dịch khó nhận diện chúng là "kẻ lạ". Khối u lớn hoặc tiến triển xa khó có thể bị loại bỏ chỉ nhờ vaccine, nên bác sĩ thường kết hợp nhiều phương pháp điều trị.
Người cao tuổi hoặc cơ thể suy yếu có hệ miễn dịch kém, hạn chế hiệu quả đáp ứng của vaccine. Một số phương pháp điều trị ung thư khác cũng có thể làm hệ miễn dịch suy giảm. Vì vậy, nhiều chuyên gia cho rằng vaccine điều trị có thể phát huy tác dụng tốt hơn ở giai đoạn sớm hoặc khi khối u còn nhỏ.